
Autor: MUDr. Aleš Novotný, VFN
18. 2. 2022 sa v rámci 17. kongresu ECCO (European Crohn’s and Colitis Organisation) uskutočnilo v online priestore satelitné sympózium spoločnosti Takeda na tému „Akým spôsobom môžeme dosiahnuť lepšie výsledky liečby u pacientov s idiopatickým zápalovým ochorením čreva“. Sympóziu predsedal prof. Baert z nemocnice AZ Delta v Roeselare v Belgicku a ďalšími rečníkmi boli dr. Irving z Londýna a prof. Kopylov z Ramat Gan v Izraeli.
Dr. Irving sa vo svojom príspevku zameral na problematiku, ako môžeme dosiahnuť súlad medzi „objektívnou“ účinnosťou terapie a „subjektívnym“ hodnotením pacienta (Výsledky hlásené pacientom, Patients Reported Outcomes – PROs) na dosiahnutie čo najlepších výsledkov liečby idiopatických zápalových ochorení čreva. V rámci klinických skúšaní sa v minulosti pri hodnotení aktivity ochorenia vystačilo najmä s indexmi aktivity ochorenia, ktoré však veľmi nezohľadňovali pacientove aspekty vnímania ochorenia. V súčasnosti vieme, že výlučne s týmito ukazovateľmi si už nevystačíme a vyhľadávajú sa nástroje, ako zachytiť dopad priebehu ochorenia z pohľadu pacienta. Do budúcnosti bude nevyhnutné v rámci klinických skúšaní do hodnotenia aktivity a cieľov liečby pohľad pacienta zaradiť, respektíve ho výrazne posilniť. Zo zrealizovaných výskumov evidentne vyplýva, že hodnotenie aktivity/záťaže ochorenia z pohľadu lekára a pacienta je rôzne a vnímanie aktivity a záťaže sa odlišuje. Preto je hodnotenie kvality života zo strany pacienta z hľadiska klinických skúšaní v súčasnosti kľúčové a musí byť súčasťou plánovania ich dizajnu. (Obr. 1)
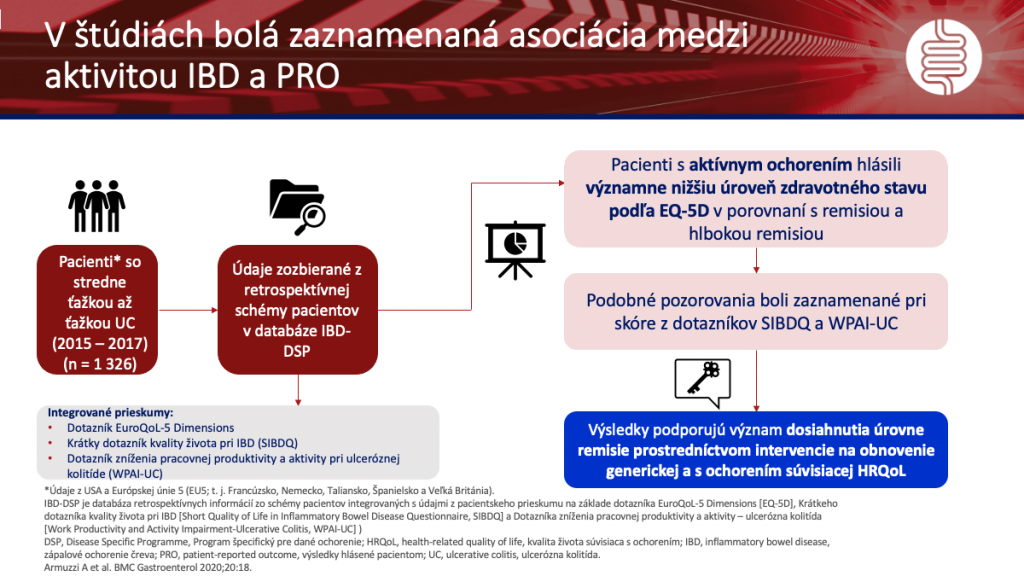
K dispozícii je celý rad dotazníkov kvality života (Dotazník IBD, Krátky dotazník kvality života pri zápalovom ochorení čreva – SIBDQ, Euro QoL5 Dimensions, IBD Disk atď.). Spolurozhodovanie je dôležitou súčasťou moderných klinických skúšaní a terapeutických stratégií. IBDQ sa detailne hodnotil v rámci klinických skúšaní GEMINI I a II v roku 2018. Dr. Irving upozornil na výsledky niektorých klinických skúšaní, napríklad STRIDE II, ktoré potvrdilo, že najdôležitejším dlhodobým cieľom pre pacienta s IBD je dosiahnuť klinickú remisiu, endoskopické zhojenie a návrat k pôvodnej kvalite života bez fyzických obmedzení. Podľa iniciatívy SPIRIT je hlavným terapeutickým cieľom pri IBD zabrániť ochoreniu ovplyvňovať život pacienta (kvalita života, fyzické obmedzenia, inkontinencia a pod.), zabrániť strednodobým komplikáciám (hospitalizácia, operácia, dočasná stómia atď.) a zabrániť komplikáciám dlhodobým (napr. črevné a mimočrevné malignity). V závere sa dr. Irving zmienil o iniciatíve H2O, ktorá prebieha v štyroch európskych krajinách od roku 2020 do roku 2025, a ktorá si dala za cieľ zachytiť vlastné skúsenosti pacientov s ochorením a jeho vplyv na ich život.
V druhom príspevku poukazuje prof. Kopylov na možnosti terapie „šitej na mieru“ podľa potrieb konkrétneho pacienta. Opätovne zdôraznil, že otázky, ktoré si v súvislosti s priebehom ochorenia kladie pacient, nie sú identické s otázkami, ktoré si kladie lekár. Otázky, na ktoré hľadá pacient odpoveď, súvisia nielen s fyzickým stavom, ale ide aj o otázky sociálne, finančné, rodinné a kariérne, možnosti zachovania životného štýlu atď. Tieto otázky v súčasnosti pacienti často prezentujú a zdieľajú na sociálnych sieťach. Porozumenie perspektívy pacienta je v terapeutickom pláne pre lekára prvoradé. Z klinických skúšaní, ktoré sa zaoberali pohľadom pacienta na ochorenie vyplýva, že najzásadnejšie otázky pri nových liekoch sú účinnosť (aká je účinnosť lieku, ako rýchlo a ako dlho účinkuje), bezpečnosť (nežiaduce účinky – kozmetické zmeny, riziko vzniku nádorov, riziká pri plánovaní rodiny a pod.) a komfort pri liečbe (spôsob aplikácie lieku atď.). Správne rozhodnutie o ďalšom postupe liečby IBD by preto malo byť spoločným rozhodnutím lekára a pacienta (SDM – Shared Decision-Making).
V záverečnom príspevku sa prof. Baert zaoberal otázkou, či existuje pokrok v riešení preferencií pacienta v zdravotnej starostlivosti. Kvalitná starostlivosť o pacientov s IBD zahrňuje nielen stanovenie správnej diagnózy a prípadných komplikácií, ale aj hodnotenie aktivity, stanovenie správnej liečby, prevenciu komplikácií vyplývajúcich z terapie i vlastného priebehu ochorenia, adekvátne poučenie pacienta a jeho prizvanie do procesu rozhodovania o ďalšom postupe. Toto všetko je pre jedného lekára náročné, a preto by sa starostlivosť o pacienta mala opierať o skúsený IBD tím a viacodborovú spoluprácu. Akým spôsobom je zapojené do skúšania a aké dôležité je hodnotenie pacienta (PROs), uviedol prof. Baert vo výsledkoch klinických skúšaní VARSITY (2019) a VISIBLE 1 a 2 prezentovaných v roku 2020, respektíve 2021, ktoré hodnotili účinnosť vedolizumabu s.c. v terapii UC a CD. (Obr. 2)
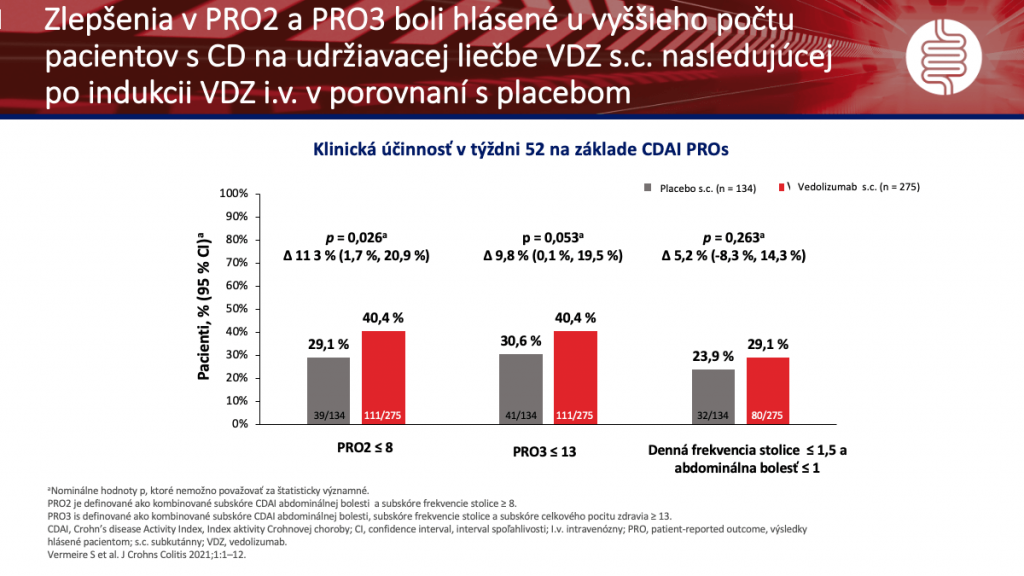
V týchto klinických skúšaniach sa práve veľký priestor venoval PROs prostredníctvom celého radu dotazníkov kvality života (celkové skóre a subskóre IBDQ, EQ-5D utilita a skóre VAS a pod.). V závere zdôraznil, že hodnotenia pacienta (PROs) sa stávajú dôležitou a neoddeliteľnou súčasťou všetkých klinických skúšaní. Budú sa preto ďalej rozvíjať, použité parametre musia byť jednoduché, vedecky overiteľné a relevantné pre pacienta, aby boli využiteľné nielen pre klinické skúšania, ale aj priamo v bežnej klinickej praxi.
Referencie:
- FDA Guidances for Industry: Patient Reported Outcome . Use in Medical Product Development to Support Labeling Claims https://www.fda.gov/industry/fda-basics-industry/guidances
- Schreiber S et al.: National differences in ulcerative colitis experience and management among patients from five European countries and Canada: an online survey. J Crohns Colitis, 2013;7(6):497-509. doi: 10.1016/j.crohns.2012.07.027. Epub 2012 Aug 23.
- Health Outcomes Observatory. PROs: How they influce the care we provide to our patients. Avaibel from: https://health-outcomes-observatory.eu/2021/10/20summary-of-dr-judith-baumhauer-keynote-pros-how-they-influence-the-care-we-provide-to-our-patients/. Accesed January 2022.
- Tran F et al. Patient Reported Outcomes in Chronic Inflammatory Diseases: Current State, Limitations and Perspectives. Front Immunol 2021; 12:614-653.
- Armuzzi A et al.: The association between disease activity and patient-reported outcomes in patients with moderate-to-severe ulcerative colitis in the United States and Europe. BMC Gastroenterol 2020; 20: 18.
- Gosh S et al.: Development of the IBD Disk: A Visual Self-administered Tool for Assessing Disability in Inflammatory Bowel Diseases. Inflamm Bowel Dis 2017; 23: 333-340
- Rubin DT et al.: Ulcerative Colitis Narrative Global Survey Findings: Communication Gaps and Agreements Between Patients and Physicians. Inflamm Bowel Dis. 2021; 27(7):1096-1106. doi: 10.1093/ibd/izaa257
- Innovative medicines initiative. H2O. Available from: https://www.imi.europa.eu/projects-results/project-factssheets/h2o. Accessed January 2022.
- Banerjee R et al.: Novel Bioenhanced Curcumin With Mesalamine for Induction of Clinical and Endoscopic Remission in Mild-to-Moderate Ulcerative Colitis: A Randomized Double-Blind Placebo-controlled Pilot Study. J Clin Gastroenterol 2021; 55:702-708. doi10 1097/MCG 0000000000001551
- Melmed GY et al.: Quality indicators for inflammatory bowel disease: development of process and outcome measures Inflamm Bowel Dis 2013; 19: 662-668
- Fiorino G et al: Quality of Care Standards in Inflammatory Bowel Diseases: a European Crohn’s and Colitis Organisation [ECCO] Position Paper. J Crohns Colitis 2020; 14: 1037-1048.
- Sandborn WJ et al: Efficacy and Safety of Vedolizumab Subcutaneous Formulation in a Randomized Trial of Patients With Ulcerative Colitis. Gastroenterology 2020; 158: 562-572
- Kappelman MD et al.: Evaluation of the patient-reported outcomes measurement information system in a large cohort of patients with inflammatory bowel diseases. Clin Gastroenterol Hepatol 2014; 12:1315-23.
- Sands BE et al.: Vedolizumab versus Adalimumab for Moderate-to-Severe Ulcerative Colitis. N Engl J Med 2019; 38: 1215-26
- Turner D et al: STRIDE-II: An Update on the Selecting Therapeutic Targets in Inflammatory Bowel Disease (STRIDE) Initiative of the International Organization for the Study of IBD (IOIBD): Determining Therapeutic Goals for Treat-to-Target strategies in IBD. Gastroenterology 2021; 160: 1570-83
- Vermeire S, et al. Efficacy and Safety of Subcutaneous Vedolizumab in Patients With Moderately to Severely Active Crohn’s Disease: Results From the VISIBLE 2 Randomised Trial. J Crohns Colitis. 2022 Jan 28;16(1):27-38.
Dátum prípravy: apríl 2022
C-ANPROM/SK/ENTY/0020

